پسوریازیس چیست، چه علائمی دارد و چگونه درمان می شود؟
- مجموعه: سلامت پوست
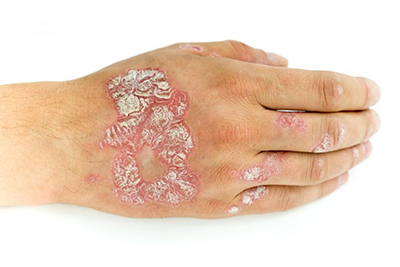
پسوریازیس یا بیماری پوستی صدف از بیماری های خود ایمنی، غیر مسری و مزمن پوستی است
پسوریازیس یا بیماری پوستی صدف از بیماری های خود ایمنی، غیر مسری و مزمن پوستی است که به علت تولید سریع سلول های پوستی ایجاد شده و با پوسته پوسته شدن سطح پوست همراه است.
از نشانه های شایع پسوریازیس التهاب و قرمزی ناحیه آسیب دیده است، فلس های پوستی در پسوریازیس معمولی به رنگ نقره ای سفید و ضخیم می باشد که روی زخم های قرمز رنگ کشیده شده و گاهی زخم ها ترک خورده و خونریزی می کند.
پسوریازیس از انواع بیماری های التهابی و غیر قابل درمان است، گاهی علائم آن عود کرده و دوباره به حالت خاموش برمی گردد. پسوریازیس خفیف ممکن است فقط نواحی محدودی از پوست را درگیر کند اما نوع شدید آن، با ضایعات پوستی ضخیم و گسترده در کل بدن همراه است.
فلس های پسوریازیس معمولا روی مفاصلی مانند آرنج و زانو ایجاد می شود اما در اندام های دیگر مانند دست ها، پا، گردن، پوست سر و صورت نیز ممکن است بروز کند و در موارد کمتر ناخن ها، دهان یا اندام تناسلی را تحت تاثیر قرار می دهد.
این وضعیت معمولا با چندین بیماری دیگر مرتبط است، ازجمله:
دیابت نوع ۲؛
بیماری التهابی روده؛
بیماری قلبی؛
آرتریت پسوریاتیک
انواع پسوریازیس
پنج نوع پسوریازیس وجود دارد. یادگیری بیشتر در مورد نوع پسوریازیس خود کمک خواهد کرد که بهترین درمان برای شما تعیین شود.
پسوریازیس پلاکی
پلاک پسوریازیس، یک مرکز نقرهای احاطه شده توسط یک مرز قرمز میباشد.
بازوی فردی که با پسوریازیس پلاکی پوشش داده شدهاست.
پسوریازیس پلاکی (Plaque Psoriasis) (پسوریازیس والگاریس) رایجترین شکل از بیماری است و به صورت تکههای برآمده و قرمز پوشش داده شده با یک لایهٔ سفید نقرهای از سلولهای پوست مرده به نظر میرسد. این تکه یا پلاک اغلب در پوست سر، زانو، آرنج و کمر ظاهر میشود. آنها اغلب خارشدار و دردناک هستند، و میتوانند خونریزی کنند.
پسوریازیس خالدار
پسوریازیس خالدار (Guttate) یا قطرهای یک نوع از پسوریازیس است که به صورت ضایعات نقطه مانند کوچک به نظر میرسد. پسوریازیس خالدار اغلب در دوران کودکی یا جوانی شروع میشود، و میتواند توسط یک عفونت استرپتوکوکی باعث شده باشد. این نوع شایعترین پسوریازیس، پس از پسوریازیس پلاکی است. حدود ۱۰ درصد از افرادی که به پسوریازیس مبتلا میشوند، پسوریازیس خالدار دارند.
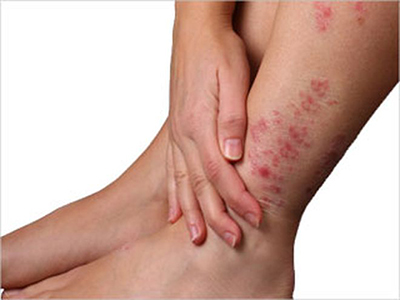
پسوریازیس معکوس
پسوریازیس معکوس (Inverse) یا فلکسورال به صورت ضایعات قرمز در روی بدن مانند پشت زانو، زیر بغل یا در کشاله ران است. ممکن است صاف و براق به نظر برسد. بسیاری از مردم از نوع دیگری از پسوریازیس در جای دیگر در بدن در همان زمان مبتلا هستند.
پسوریازیس پوسچولار
پسوریازیس پوسچولار (Pustular) یا چرکدانهای که با جوشهای چرکی سفید (تاول چرک غیر عفونی) احاطه شده توسط پوست قرمز به نظر میرسد. چرک متشکل از سلولهای سفید خون است. این یک عفونت نیست، و مسری نمیباشد.
اریترودرما پسوریاتیک
پسوریازیس اریترودرمیک (Erythrodermic) به صورت خاص شکل التهابی پسوریازیس است که اغلب بر بیشتر سطح بدن تأثیر میگذارد. این ممکن است که در ارتباط با پسوریازیس پوسچولر von Zumbusch رخ میدهد. این یک نوع نادر از پسوریازیس است و یک بار یا بیشتر در طول عمر ۳ درصد از افرادی که پسوریازیس دارند رخ میدهد. بهطور کلی در افرادی که پلاک پسوریازیس ناپایدار به نظر میرسد. این به این معنی است که ضایعات به وضوح تعریف نشدهاست. گستردگی، قرمزی آتشین و لایه برداری از پوست مشخصهٔ این فرم از پسوریازیس است. خارش شدید و درد اغلب با آن همراه است.
افراد با شعلهور شدن پسوریازیس اریترودرمیک باید فوراً به دکتر مراجعه کنند، این شکل از پسوریازیس میتواند تهدیدکنندهٔ زندگی باشد.
پنج نوع پسوریازیس وجود دارد
عواملی که این بیماری را بدتر می کنند، عبارتند از:
1- عفونت
2- واکنش به برخی داروها
3- آسیب پوست
4- استرس
5- آب و هوا
6- عوامل دیگر (هورمون ها ، سیگار و مصرف الکل)
علت ابتلا به پسوریازیس چیست؟
پزشکان مطمئن نیستند که چه چیزی باعث پسوریازیس میشود. با این حال به لطف دههها تحقیق، آنها پسوریازیس را به دو عامل کلیدی نسبت میدهند: ژنتیک و سیستم ایمنی.
۱. سیستم ایمنی
پسوریازیس یک بیماری خودایمنی است. بیماریهای خودایمنی، نتیجهی حمله کردن بدن به خودش هستند. در مورد پسوریازیس، سلولهای سفید خون معروف به سلولهای T اشتباها به سلولهای پوست حمله میکنند.
در یک بدن معمولی، سلولهای سفید خون برای حمله و نابودی باکتریهای مهاجم و مبارزه با عفونتها صفآرایی میکنند. این حملهی اشتباه باعث میشود که فرایند تولید سلول پوست، بهشدت سرعت بگیرد. افزایش سرعت تولید سلولهای پوست باعث میشود که سلولهای جدید پوست بهسرعت ایجاد شوند. آنها در سطح پوست فشرده شده و روی هم جمع میشوند.
این امر به تشکیل پلاکهایی منجر میشود که اغلب با پسوریازیس مرتبط هستند. حمله به سلولهای پوست به ایجاد نواحی قرمز و ملتهب روی پوست نیز منجر میشود.
۲. ژنتیک
بعضی از افراد، ژنهایی را به ارث میبرند که آنها را مستعد ابتلا به پسوریازیس میسازد. اگر یکی از اعضای نزدیک خانوادهتان پسوریازیس داشته باشد، احتمال ابتلای شما به این وضعیت بیشتر خواهد بود. با این حال درصد افرادی که پسوریازیس و یک زمینهی ژنتیکی دارند، کم است. با توجه به بنیاد ملی پسوریازیس تقریبا ۲ تا ۳ درصد از افراد دارای ژن خانوادگی به این بیماری دچار میشوند.
پسوریازیس درمان قطعی ندارد
درمان پسوریازیس
متاسفانه پسوریازیس درمان قطعی ندارد و روش های درمانی ارائه شده به منظور کاهش التهاب، فلس های پوستی و کند کردن سرعت رشد سلول های پوست انجام می شود.
به طور کلی راهکارهای درمانی پسوریازیس به سه دسته تقسیم می شود:
1. درمان موضعی پسوریازیس
کرم ها و پمادهای موضعی برای کاهش علائم پسوریازیس خفیف تا متوسط استفاده می شود که به صورت مستقیم به نواحی آسیب دیده اعمال می گردد. از جمله این پمادها می توان به موارد زیر اشاره کرد:
کورتیکواستروئیدهای موضعی
رتینوئیدهای موضعی
آنترالین (دیترانول)
آنالوگ های ویتامین D
اسید سالیسیلیک
مرطوب کننده ها
2. درمان خوراکی و تزریقی
افراد مبتلا به پسوریازیس متوسط و شدید و بیمارانی که به درمان های دیگر پاسخ نداده اند ممکن است نیاز به مصرف داروهای خوراکی یا تزریقی داشته باشند. اگرچه اغلب این داروها عوارض شدیدی داشته و معمولا برای مدت کوتاه تجویز می شود.
این داروها عبارتند از:
سیکلوسپورین (سندیمون)؛ این نوع دارو واکنش سیستم ایمنی بدن را مهار کرده و می تواند به کاهش علائم پسوریازیس کمک کند اما از سوی دیگر با توجه به اختلال در عملکرد سیستم ایمنی بدن، فرد به راحتی به سایر بیماری ها مبتلا می شود. از عوارض جانبی این دارو می توان به مشکلات کلیوی و فشار خون بالا اشاره کرد.
متوترکسات؛ این دارو نیز مانند سیکلوسپورین سیستم ایمنی را مهار می کند و در صورت مصرف دوز پایین، عوارض کمتری خواهد داشت اما در دراز مدت عوارض جدی ایجاد می کند که شامل آسیب کبدی و کاهش تولید گلبول های قرمز و سفید خون است.
داروهای بیولوژیک؛ این نوع داروها تزریقی عملکرد سیستم ایمنی بدن را تغییر داده و مانع تعامل بین سیستم ایمنی و مسیرهای التهابی می شود.
رتینوئیدها؛ این نوع از داروها باعث کاهش تولید سلول های پوستی می شود اما معمولا بعد از توقف مصرف دارو، علائم پسوریازیس دوباره بازمی گردد. از جمله عوارض جانبی آن می توان به ریزش مو و التهاب لب اشاره کرد.
مصرف این دارو در زنان باردار یا خانم هایی که قصد حاملگی در سه سال آینده را دارند ممکن است باعث بروز نقایص زایمان شود.
3. نور درمانی (لایت تراپی)
در این روش از نور ماورا بنفش یا نور طبیعی استفاده می شود، نور خورشید باعث از بین رفتن گلبول های سفید خون – که باعث رشد سریع سلول های پوستی شده اند – می گردد.
هر دو نوع نور UVA یا UVB می تواند در کاهش علائم پسوریازیس خفیف تا متوسط مفید باشد.
نکته: اکثر بیماران مبتلا به پسوریازیس متوسط تا شدید از ترکیبی از درمان ها استفاده می کنند. در برخی موارد از زمان ابتلا تا پایان عمر، یک روش درمانی روی بیمار انجام می شود و در برخی دیگر ممکن است نیاز به تغییر روش درمانی باشد. لازم به ذکر است داشتن یک رژیم غذایی پسوریازیس ممکن است تأثیرات مهمی بر کاهش علائم پسوریازیس داشته باشد.
گردآوری: بخش آرایش و زیبایی بیتوته